Dagboek van Nick, interventieverpleegkundige
"Ik wil mezelf kunnen aankijken in de spiegel"
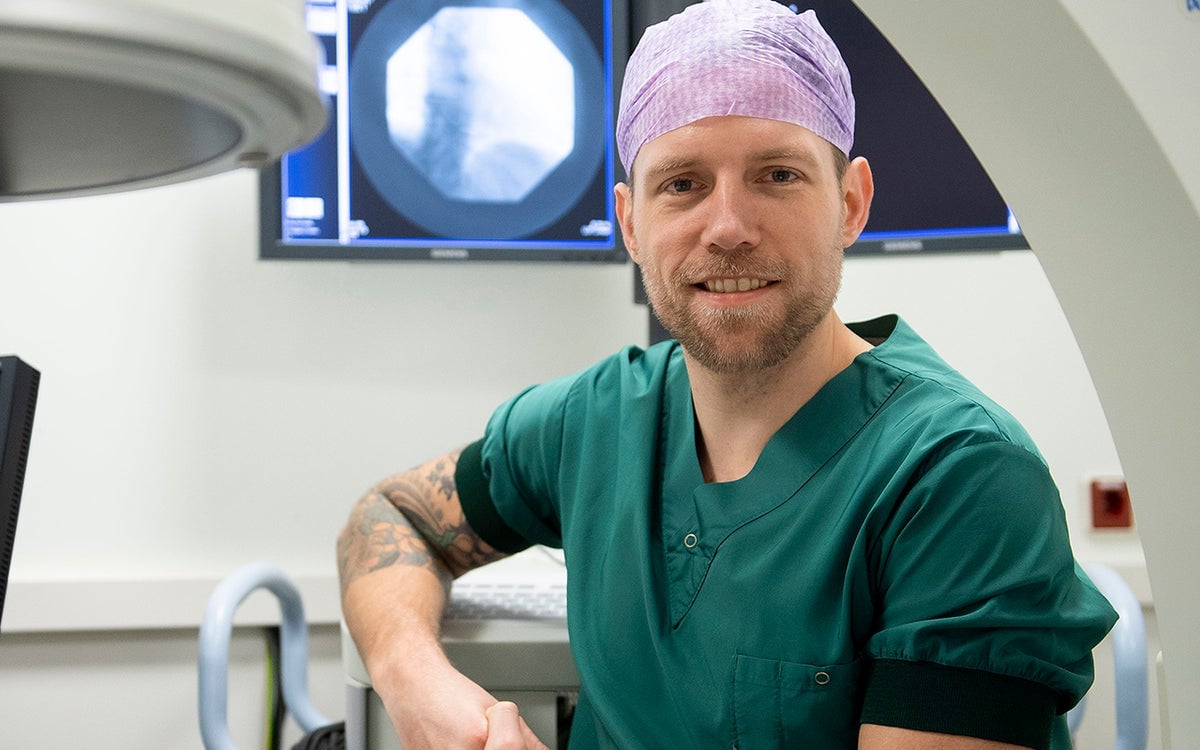
Nick van Baaijen werkt als interventieverpleegkundige op de afdeling hartkatheterisatie van het UMC Utrecht. Het is een klein team van zestien verpleegkundigen. Afwisselend werkt hij in één van de vijf hartkatheterisatiekamers. Op deze afdeling vinden verschillende onderzoeken en behandelingen plaats, zoals een dotterbehandeling, hartkatheterisatie, ablatie of het plaatsen van een pacemaker. Ook komen er spoedpatiënten met een hartinfarct binnen. Nick assisteert de cardioloog bij de onderzoeken en behandelingen. Dit varieert van het aangeven van materialen, het in de gaten houden van het hartritme van patiënten tot reanimeren. Maar, nuanceert Nick, het gaat helaas niet altijd goed… "Soms zie je ook mensen voor je neus overlijden. Dat raakt je. Daarom wil ik dat mijn kennis en ervaring goed zijn. En dat ik, als ik mijzelf in de spiegel aankijk, weet dat ik er alles aan heb gedaan om iemand te redden.”
De overstap
“Ik heb een tijdje rondgekeken in het UMC Utrecht, toen ik werd gewezen op de functie van researchverpleegkundige bij de Van Creveldkliniek. Hier behandelen we goedaardige aangeboren en verworven, al dan niet zeldzame, stollings- en bloedziekten bij kinderen en volwassenen. Ik had daar niet direct een beeld bij, omdat ik me niet eerder had verdiept in deze kant van het vak. Eigenlijk wist ik niet precies wat je als researchverpleegkundige aan handelingen moet verrichten en waar je dagen uit bestaan. Toch besloot ik een dag mee te lopen en dat bleek een goede zet: ik raakte echt enthousiast en maakte toen de overstap."
Maandag: dotteren
“Na een fietstocht van een half uurtje ben ik op mijn werk. De dag begint met de wekelijkse klinische les. Deze keer over het hartritme. Een collega legt uit welke soort hartritmestoornissen er zijn en hoe je die kunt herkennen op een hartfilmpje. Altijd fijn om je kennis verder uit te breiden en op te frissen. Na de klinische les start ik op de interventiekamer. De eerste patiënt is een 60-jarige vrouw met pijn op de borst en kortademigheid. Zij komt voor een angiografie van de kransslagader. De cardioloog brengt via de slagader in haar lies een dun slangetje in en dient via een speciale katheter contrastvloeistof toe, rechtstreeks in de kransslagader. Ik moet hierbij continu scherp blijven en alles goed in de gaten houden, waaronder de monitor waarop het hartritme te zien is. Soms kan het inspuiten van de contrastvloeistof of het per ongeluk aanraken van het hart met een draadje, een hartritmestoornis veroorzaken. Tijdens het röntgenonderzoek maakt de contrastvloeistof in de kransslagaderen de bloedvaten zichtbaar en laat duidelijk zien waar de vernauwing zit. Een vernauwing in één vat kun je soms gelijk oplossen. Bij meerdere vernauwingen bespreken we in het team wat de beste oplossing is: dotteren, een stent plaatsen of een omleidingsoperatie. Tijdens de behandeling noteer ik alle handelingen in het systeem, zodat we na afloop nog precies weten wat we hebben gedaan. Er staan vandaag twee dotterbehandelingen op het programma, maar er komt een spoedpatiënt tussendoor. Dit gebeurt gemiddeld één à twee keer per dag. Het kan gaan om een patiënt met een infarct of een reanimatie. Je hebt dan ongeveer twintig minuten de tijd om alles klaar te zetten voordat de patiënt er is.”
Woensdag: nieuwe hechttechniek
“Vandaag staan er twee patiënten, een 50-jarige man en 45-jarige vrouw, op het programma. Zij hebben allebei een gaatje in een tussenwand in hun hart, waar bloed doorheen lekt. Vaak gaat het om een aangeboren hartafwijking, die soms bij toeval wordt ontdekt. Patiënten hebben bijvoorbeeld klachten als duizeligheid of vermoeidheid bij inspanning. Normaal gesproken dichten we het gat door een soort parapluutje erin te plaatsen. Het nadeel hiervan is dat er bloed aan kan blijven plakken, daarom moeten deze patiënten zes maanden bloedverdunners slikken. Bij allebei de patiënten passen we vandaag een nieuwe hechttechniek toe: Noblestitch. Hierbij hecht de arts het gaatje. Deze methode is hier nu anderhalf jaar in gebruik en je ziet dat het meestal lukt, maar soms is het gaatje te groot en blijft het bloed er doorheen lekken. In dat geval plaatsen we alsnog een parapluutje. Tijdens de behandeling assisteer ik de arts en geef de benodigde materialen aan. De behandeling verloopt bij allebei de patiënten goed. “
Donderdag: pacemakers plaatsen en vervangen
“De eerste patiënt die ik deze ochtend zie, is een 60-jarige man met hartfalen. Zijn hart pompt het bloed niet voldoende rond, waardoor hij kortademig en vermoeid is. Hij krijgt vandaag een CRT-D, een Cardiale Re-synchronisatie Therapie Defibrillator. Die geeft bij iedere hartslag een prikkel aan de rechter- en linker hartkamer waardoor de pompfunctie van het hart verbetert. Bij een gevaarlijke hartritmestoornis geeft de defibrillator een elektrische schok. Tijdens de operatie houd ik op de monitor zijn hartslag in de gaten. De operatie verloopt goed.De volgende patiënt komt voor het vervangen van de pacemaker; dit duurt een half uurtje en kan onder lokale verdoving. Om de pacemaker te vervangen maakt de arts het oude litteken open en plaatst het nieuwe kastje. Gemiddeld gaat een pacemaker acht jaar mee, maar als de pacemaker vaak het hart moet stimuleren is de batterij eerder op.”
Op de site van het UMC Utrecht lees je het hele verhaal.
Verhalen van collega's

Verpleegkundige Hedwig volgde het UMC-brede traineeship
Werken@umcutrecht
“Het traineeship begon met een intensieve introductieweek, waarin we elkaar als trainees leerden kennen, e-learnings volgden en belangrijke trainingen doorliepen, onder andere over het gebruik van de infuuspomp."
.jpg)
Fija is IC-verpleegkundige bij afdeling Pelikaan
Werken bij UMC Utrecht
In de rubriek ‘de mens achter de zorgprofessional’ vertellen medewerkers over hun werk en andere passies. Wat doen zij zoal om weer op te laden na een enerverende dienst? Wat nemen ze vanuit hun privé mee naar het werk? En andersom: welke invloed heeft werken in de zorg op hun leven?

Helemaal jezelf: dialyseverpleegkundige in opleiding Alicia
Werken bij UMC Utrecht
Je thuis voelen, ongeacht waar je vandaan komt, je leeftijd of seksuele voorkeur. Dat kan op onze afdeling Dialyse. Drie collega’s uit drie verschillende landen leggen uit hoe bijzonder deze werkplek voor ze is. "Ik zorg voor de Spaanstalige patiënten." Lees het verhaal van Alicia.
Kom je ook bij ons werken?
IC-neonatologieverpleegkundige in opleiding WKZ
- Opleidingsplekken, IC neonatologie verpleegkundige
- Junior (0-3 jaar ervaring)
- Mbo-hbo
- Minimaal 28 uur
Leerling verpleegkundige mbo
- Opleidingsplekken
- Starter (geen ervaring)
- Havo/mbo Niveau 4
- 32 - 36 uur
Verpleegkundige psychiatrie – flexibel rooster
- Psychiatrisch verpleegkundige, Tijdelijk & flex
- Medior (3-5 jaar ervaring)
- Mbo-hbo
- 0 - 32 uur

Mis nooit meer een vacature!
Deze website maakt gebruik van cookies
Wij, en derde partijen, maken op onze website gebruik van cookies. Wij gebruiken cookies om ervoor te zorgen dat onze website goed functioneert, om jouw voorkeuren op te slaan, om inzicht te verkrijgen in bezoekersgedrag, maar ook voor marketing en social media doeleinden (laten zien van gepersonaliseerde advertenties). Door op ‘Accepteren’ te klikken, ga je akkoord met het gebruik van alle cookies. In onze Cookieverklaring kun je meer lezen over de cookies die wij gebruiken en kun je jouw voorkeuren opslaan of wijzigen. Door ‘Weigeren’ te klikken ga je alleen akkoord met het gebruik van functionele cookies.
